Εξωσωματική γονιμοποίηση (IVF)
Η εξωσωματική γονιμοποίηση (IVF) είναι η διαδικασία κατά την οποία επιτυγχάνεται γονιμοποίηση των ωαρίων της γυναίκας με το σπέρμα του συντρόφου της σε ειδικό εργαστήριο (έξω από το σώμα της).
Επιλέξτε μια διαδικασία εξωσωματικής γονιμοποίησης
Προεμφυτευτικός έλεγχος
Επικοινωνήστε μαζί μας τηλεφωνικά στα τηλέφωνα
είτε μέσω της παρακάτω φόρμας:
Εξωσωματική γονιμοποίηση (IVF)
Διέγερση και παρακολούθηση ωοθηκών
Στην εξωσωματική γονιμοποίηση εφαρμόζεται ελεγχόμενη θεραπευτική αγωγή (πρωτόκολλο διέγερσης) σε μία προσπάθεια να επέμβουμε στο γυναικείο αναπαραγωγικό κύκλο και να ρυθμίσουμε τη διέγερση των ωοθηκών, ώστε να παραχθούν περισσότερα από ένα ωοθυλάκια και, κατά συνέπεια, να συλλέξουμε περισσότερα από ένα ωάρια την κατάλληλη μέρα.
Τα πρωτόκολλα διέγερσης ωοθηκών που χρησιμοποιούνται είναι συνήθως τρία: το μακρύ (long) πρωτόκολλο, το βραχύ (short) πρωτόκολλο και το πρωτόκολλο των ανταγωνιστών. Η φαρμακευτική αγωγή που χρησιμοποιείται και στα τρία πρωτόκολλα είναι η ίδια. Η διαφορά έγκειται στη δόση που χρησιμοποιείται και στη διάρκεια της θεραπείας.
Η επιλογή του πρωτοκόλλου που θα χρησιμοποιηθεί εξαρτάται από το ιστορικό του ζευγαριού, την ηλικία της γυναίκας, την ανταπόκριση των ωοθηκών της σε προηγούμενες προσπάθειες και την κλινική εικόνα που παρουσιάζει ο βιοχημικός και ορμονικός έλεγχος. Κατά τη διάρκεια της διέγερσης ενδεχομένως να γίνουν διορθωτικές κινήσεις ανάλογα με την ανταπόκριση των ωοθηκών.

Στην εξωσωματική γονιμοποίηση εφαρμόζεται ελεγχόμενη θεραπευτική αγωγή (πρωτόκολλο διέγερσης) σε μία προσπάθεια να επέμβουμε στο γυναικείο αναπαραγωγικό κύκλο και να ρυθμίσουμε τη διέγερση των ωοθηκών, ώστε να παραχθούν περισσότερα από ένα ωοθυλάκια και, κατά συνέπεια, να συλλέξουμε περισσότερα από ένα ωάρια την κατάλληλη μέρα.
Τα πρωτόκολλα διέγερσης ωοθηκών που χρησιμοποιούνται είναι συνήθως τρία: το μακρύ (long) πρωτόκολλο, το βραχύ (short) πρωτόκολλο και το πρωτόκολλο των ανταγωνιστών. Η φαρμακευτική αγωγή που χρησιμοποιείται και στα τρία πρωτόκολλα είναι η ίδια. Η διαφορά έγκειται στη δόση που χρησιμοποιείται και στη διάρκεια της θεραπείας.
Η επιλογή του πρωτοκόλλου που θα χρησιμοποιηθεί εξαρτάται από το ιστορικό του ζευγαριού, την ηλικία της γυναίκας, την ανταπόκριση των ωοθηκών της σε προηγούμενες προσπάθειες και την κλινική εικόνα που παρουσιάζει ο βιοχημικός και ορμονικός έλεγχος. Κατά τη διάρκεια της διέγερσης ενδεχομένως να γίνουν διορθωτικές κινήσεις ανάλογα με την ανταπόκριση των ωοθηκών.

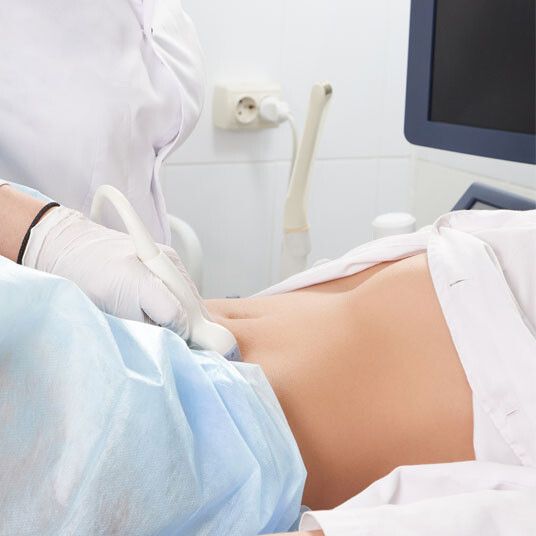
Κατά τη διάρκεια της διέγερσης των ωοθηκών, η γυναίκα υποβάλλεται σε συχνούς υπερηχογραφικούς ελέγχους. Δεδομένου ότι τα αναπτυσσόμενα ωοθυλάκια εκκρίνουν αυξανόμενες ποσότητες οιστρογόνων, απαιτούνται επίσης συχνές εξετάσεις αίματος για τον έλεγχο των ορμονών. Κάθε φορά αποφασίζεται η δόση των φαρμάκων με την οποία θα συνεχιστεί η διέγερση και η μέρα επανελέγχου, ούτως ώστε να εκτιμάται η πορεία ωρίμανσης των ωοθυλακίων, να αποφεύγονται τυχόν επιπλοκές (υπερδιέγερση) και να προσδιορίζεται ο καταλληλότερος χρόνος για την ωοληψία (συλλογή των ωαρίων) και την εμβρυομεταφορά.
Ένα πολύ μικρό ποσοστό των γυναικών που ξεκινούν θεραπεία για εξωσωματική γονιμοποίηση είναι πιθανόν να χρειαστεί να τη διακόψουν, εάν η ανταπόκριση των ωοθηκών στη φαρμακευτική αγωγή δεν είναι η αναμενόμενη. Σε πολύ συγκεκριμένες, δύσκολες περιπτώσεις ο έλεγχος είναι περισσότερο ενδελεχής και εξειδικευμένος.
Εξωσωματική γονιμοποίηση (IVF)
Ωοληψία
Ωοληψία είναι η διαδικασία λήψης των ωαρίων από τις ωοθήκες. Γίνεται σε ειδική αίθουσα της Μονάδας υπό άσηπτες συνθήκες χειρουργείου, περίπου 35-36 ώρες μετά την τελευταία ένεση που εκκινεί τη διαδικασία ωρίμανσης των ωαρίων μέσα στα ωοθυλάκια. Η ωοληψία διενεργείται από γυναικολόγο, διακολπικά, υπό συνεχή υπερηχογραφικό έλεγχο. Συνήθως η γυναίκα τελεί υπό ενδοφλέβια αναλγησία (μέθη) την οποία χορηγεί αναισθησιολόγος. Τα ωοθυλάκια παρακεντώνται διαδοχικά με τη βοήθεια ειδικής βελόνης που διέρχεται διακολπικά. Το περιεχόμενο των ωοθυλακίων (ωοθυλακικό υγρό) παραδίδεται αμέσως στο εμβρυολογικό εργαστήριο, όπου ο εμβρυολόγος εντοπίζει τα ωάρια και τα καλλιεργεί σε ειδικά τρυβλία με κατάλληλο θρεπτικό καλλιεργητικό υλικό. Δεν περιέχουν όλα τα ωοθυλάκια απαραιτήτως ωάρια. Πρόκειται για μία σχετικά ανώδυνη διαδικασία και το ζευγάρι μπορεί να επιστρέψει στις δραστηριότητές του αμέσως μετά την ωοληψία.
Εξωσωματική γονιμοποίηση (IVF)
Προετοιμασία σπέρματος
Είτε ταυτόχρονα με την ωοληψία είτε αμέσως πριν, πρέπει να γίνει και η λήψη του σπέρματος του ανδρός (με αυνανισμό). Είναι σημαντικό να έχει προηγηθεί αποχή από σεξουαλική επαφή για 2-5 ημέρες και όχι περισσότερο. Σε ειδικές περιπτώσεις, εάν ο σύζυγος αδυνατεί να παρευρίσκεται κατά την ημέρα της ωοληψίας ή υπάρχει δυσκολία εκσπερμάτισης, υπάρχει δυνατότητα να καταψυχθούν εκ των προτέρων στη Μονάδα ένα ή περισσότερα δείγματα σπέρματος, ώστε να χρησιμοποιηθούν όποτε παραστεί ανάγκη. Μετά τη σπερμοληψία επιλέγονται με ειδική επεξεργασία τα πλέον κινητά και μορφολογικά υγιή σπερματοζωάρια, τα οποία διατηρούνται υπό άσηπτες συνθήκες καλλιέργειας σε θρεπτικό υλικό, μέχρι να τοποθετηθούν μαζί με τα ωάρια για να γονιμοποιηθούν.
Σε περιπτώσεις αποφρακτικής αζωοσπερμίας (αδυναμία εξόδου των σπερματοζωαρίων), παλίνδρομου εκσπερμάτισης ή ανεσταλμένης εκσπερμάτισης, το σπέρμα λαμβάνεται χειρουργικά, συνήθως από ουρολόγο/συνεργάτη της Μονάδας, ή με αναρρόφηση μέσω λεπτής βελόνης (FNA).
Εξωσωματική γονιμοποίηση (IVF)
Βιοψία όρχεων
Στις περιπτώσεις ασπερμίας ή αζωοσπερμίας (απουσία σπερματοζωαρίων ή ακίνητα σπερματοζωάρια) στην εκσπερμάτιση, υπάρχει η δυνατότητα λήψης σπερματοζωαρίων απευθείας από τον ορχικό ιστό με τη διαδικασία της βιοψίας όρχεων. Όταν τα σπερματοζωάρια προέρχονται από τον ορχικό ιστό, το ζευγάρι πρέπει να μπει στη διαδικασία της εξωσωματικής γονιμοποίησης σε συνδυασμό με την τεχνική της μικρογονιμοποίησης (ICSI). Ο λόγος είναι η αδυναμία των σπερματοζωαρίων που έχουν ληφθεί από τον ορχικό ιστό να γονιμοποιήσουν τα ωάρια χωρίς καμία εξωτερική βοήθεια.
Η τεχνική της βιοψίας όρχεων εφαρμόζεται από ειδικό ουρολόγο/συνεργάτη της Μονάδας υπό γενική αναισθησία. Μπορεί να γίνει την ίδια μέρα με την ωοληψία ή σε άλλο χρόνο πριν από αυτήν. Ο ασθενής μπορεί να επιστρέψει στο σπίτι του λίγες ώρες μετά το πέρας της βιοψίας.
Εάν η ποιότητα του ορχικού ιστού το επιτρέπει και έχουν βρεθεί ώριμα σπερματοζωάρια επαρκή για χρήση σε έναν κύκλο εξωσωματικής γονιμοποίησης, τότε υπάρχει η δυνατότητα κατάψυξης του ιστού αυτού για μελλοντική χρήση. Παρόλα αυτά είναι προτιμότερη η χρήση φρέσκου αντί κατεψυγμένου δείγματος ιστού, επειδή το σπέρμα που προέρχεται από βιοψία είναι πολύ ευαίσθητο στην όλη διαδικασία της κατάψυξης και μπορεί να μην επιβιώσει μετά την απόψυξη.
Εξωσωματική γονιμοποίηση (IVF)
Κλασσική εξωσωματική γονιμοποίηση (IVF)
Μετά την ωοληψία ο εμβρυολόγος τοποθετεί συγκεκριμένο αριθμό κινητών σπερματοζωαρίων σε κάθε τρυβλίο καλλιέργειας που περιέχει ωάρια, χωρίς άλλη παρέμβαση. Τα σπερματοζωάρια έρχονται σε επαφή με το ωάριο μόνα τους και ένα από αυτά διεισδύει στο εσωτερικό του και το γονιμοποιεί.

Εξωσωματική γονιμοποίηση (IVF)
Καλλιέργεια εμβρύων
Τις επόμενες ημέρες, ο εμβρυολόγος παρακολουθεί την ομαλή ανάπτυξη των γονιμοποιημένων ωαρίων, τα οποία πλέον ονομάζονται έμβρυα. Η αξιολόγηση και η επιλογή των εμβρύων για συνέχιση της καλλιέργειας και εμβρυομεταφορά βασίζεται σε δύο μορφολογικά κριτήρια: τη διαίρεση των εμβρύων σε κύτταρα (βλαστομερίδια) και τη μορφολογική εμφάνιση των κυττάρων αυτών. Τη δεύτερη μέρα μετά την ωοληψία τα έμβρυα πρέπει να διαιρεθούν σε 2-4 κύτταρα και την τρίτη ημέρα πρέπει να φτάσουν στο στάδιο των 5-8 κυττάρων. Καλύτερη μορφολογία έχουν τα έμβρυα χωρίς θρυμματισμό, με κανονικό και ομοιόμορφο σχήμα βλαστομεριδίων.
Εκτός από τη μορφολογία των εμβρύων, για τον καθορισμό της ημέρας της εμβρυομεταφοράς συνεκτιμάται και η μορφολογία του ενδομητρίου, καθώς και η αιμάτωση της μήτρας της γυναίκας την ημέρα της ωοληψίας.

Εξωσωματική γονιμοποίηση (IVF)
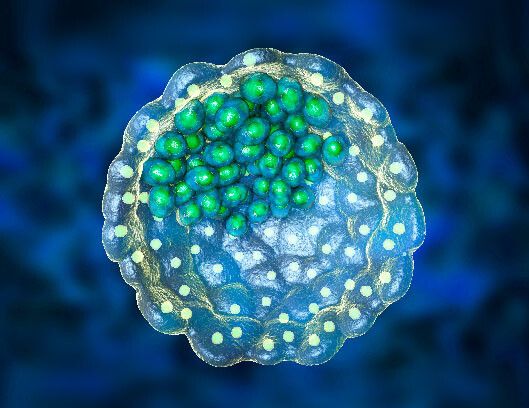
Καλλιέργεια βλαστοκύστεων
Ο όρος βλαστοκύστη αναφέρεται στο στάδιο ανάπτυξης του εμβρύου μετά από 5-6 ημέρες καλλιέργειας. Σε αυτό το στάδιο εμφανίζει τη μορφή κοίλης σφαίρας και αποτελείται από 60-200 κύτταρα, τα οποία σχηματίζουν δύο διακριτές ομάδες: Τα κύτταρα που απαρτίζουν την τροφοβλάστη (περιφερειακή μάζα κυττάρων), από τα οποία θα προκύψει ο πλακούντας, και εκείνα που αποτελούν την εμβρυοβλάστη (έσω κυτταρική μάζα), από τα οποία θα προκύψει το έμβρυο.
Η απόφαση για συνέχιση της καλλιέργειας στο στάδιο της βλαστοκύστης εξαρτάται από τον αριθμό και την ποιότητα των εμβρύων την 3η ημέρα καλλιέργειας, όπως και από την ωριμότητα του ενδομητρίου. Το βασικό πλεονέκτημα της καλλιέργειας των εμβρύων σε αυτό το στάδιο είναι η δυνατότητα επιλογής των πιο γρήγορα αναπτυσσόμενων εμβρύων, που στατιστικά δίνουν τα υψηλότερα ποσοστά επιτυχίας.

Εξωσωματική γονιμοποίηση (IVF)
Υποβοηθούμενη εκκόλαψη (assisted hatching)
Για να μπορέσει το έμβρυο να εμφυτευτεί στη μήτρα της γυναίκας ώστε να ξεκινήσει η εγκυμοσύνη, πρέπει απαραιτήτως το έμβρυο αυτό να εκκολαφθεί, να διαρρήξει το προστατευτικό περίβλημά του ή αλλιώς τη διαφανή ζώνη. Αυτό φυσιολογικά συμβαίνει στο στάδιο της βλαστοκύστης, την 5η με 6η ημέρα μετά τη γονιμοποίηση.
Ωστόσο, ορισμένες φορές η διαφανής ζώνη είναι σκληρότερη ή παχύτερη του φυσιολογικού και, ως εκ τούτου, το έμβρυο δεν μπορεί να εκκολαφθεί και να εμφυτευθεί στη μήτρα. Στις περιπτώσεις αυτές, ο εμβρυολόγος χρησιμοποιεί μια τεχνική γνωστή ως «υποβοηθούμενη εκκόλαψη». Με τη συγκεκριμένη τεχνική υποβοηθείται τεχνητά η εκκόλαψη ανοίγοντας μία οπή στην εξωτερική ζώνη κάθε εμβρύου. Αυτό επιτυγχάνεται στο Thessaloniki IVF Center με χρήση ειδικού εξοπλισμού λέιζερ. Η χρήση του laser υπερτερεί οποιασδήποτε άλλης τεχνικής (χρήση οξέων ή μηχανικής διάνοιξης) λόγω της μεγάλης του ακρίβειας, σε συνδυασμό με την ελαχιστοποίηση της πιθανότητας πρόκλησης βλάβης στο έμβρυο κατά τη διάρκεια της διαδικασίας.


Εξωσωματική γονιμοποίηση (IVF)
Εμβρυομεταφορά
Εμβρυομεταφορά είναι η τοποθέτηση των γονιμοποιημένων και διηρημένων εμβρύων στη μήτρα της γυναίκας. Πραγματοποιείται 2-5 ημέρες μετά την ωοληψία. Πρόκειται για μια απλή και ανώδυνη διαδικασία, δεν απαιτεί αναισθησία και διαρκεί μόνο λίγα λεπτά. Με τη χρήση ενός λεπτού και εύκαμπτου καθετήρα και μιας μικρής σύριγγας, ο εμβρυολόγος επιλέγει και αναρροφά τα έμβρυα μέσα σε μικρή ποσότητα καλλιεργητικού υλικού. Ο γιατρός εισάγει τον καθετήρα μέσω του κόλπου και του τραχήλου στην κοιλότητα της μήτρας, όπου και εναποθέτει τα έμβρυα με τη βοήθεια υπερηχογραφικής παρακολούθησης, όταν χρειάζεται.
Συνήθως, μεταφέρονται δύο έως τρία έμβρυα. Ο αριθμός των εμβρύων που μεταφέρονται εξαρτάται από την ποιότητά τους (σύμφωνα με τα μορφολογικά κριτήρια που αναφέρθηκαν προηγουμένως), την ηλικία της γυναίκας και τον αριθμό των προσπαθειών που έχει κάνει το ζευγάρι. Σε διεθνές επίπεδο, παρατηρείται μία τάση μείωσης του αριθμού των μεταφερόμενων εμβρύων, με σκοπό να μειωθούν οι πολύδυμες κυήσεις και οι πιθανές μαιευτικές και περιγεννητικές επιπλοκές που συνεπάγονται.
Εξωσωματική γονιμοποίηση (IVF)
Επιβεβαίωση εγκυμοσύνης
Δώδεκα ημέρες μετά την εμβρυομεταφορά ελέγχεται στο αίμα η β-χοριακή γοναδοτροπίνη (β-hCG), η ορμόνη της εγκυμοσύνης. Εάν το τεστ είναι θετικό, επαναλαμβάνεται μετά από 2-3 ημέρες. Η αύξηση της αρχικής τιμής αυτής της ορμόνης επιβεβαιώνει την ομαλή εξέλιξη της εγκυμοσύνης. Δεκαπέντε ημέρες μετά το θετικό τεστ κυήσεως γίνεται διακολπικό υπερηχογράφημα που επιβεβαιώνει την κλινική κύηση. Διαπιστώνεται η ενδομήτρια κύηση, ο αριθμός των εμβρυϊκών σάκων, η ύπαρξη εμβρύου ή εμβρύων και ελέγχεται η καρδιακή λειτουργία τους.
Προεμφυτευτικός έλεγχος
Προεμφυτευτική γενετική διάγνωση

Τα τελευταία χρόνια, έχει καταστεί δυνατός ο έλεγχος των εμβρύων πριν από τη μεταφορά τους στη μήτρα, με την τεχνική της προεμφυτευτικής διάγνωσης. Κάτι τέτοιο είναι πλέον εφικτό χάρη στη γνώση που έχουμε αποκτήσει σε μοριακό επίπεδο σχετικά με τους μηχανισμούς που παράγουν γενετικές ασθένειες. Η ικανότητα εκτεταμένης καλλιέργειας εμβρύων στο εργαστήριο και η ανάπτυξη της τεχνικής της βιοψίας εμβρύου έχουν συμβάλει καθοριστικά στην ανάπτυξη των ανωτέρω τεχνικών.
Οι προεμφυτευτικός γενετικός έλεγχος (PGT) αποσκοπεί στην εξάλειψη του κινδύνου για ζευγάρια που έχουν περισσότερες πιθανότητες μετάδοσης κληρονομικών νοσημάτων στους απογόνους τους, καθώς και στην αποφυγή της σημαντικής ψυχολογικής επιβάρυνσης από την αναγκαστική διακοπή κύησης, όταν ένα σοβαρό πρόβλημα διαγιγνώσκεται με την παραδοσιακή μέθοδο προγεννητικού ελέγχου (κατά τη διάρκεια της εγκυμοσύνης). Επιπλέον, ο προεμφυτευτικός γενετικός έλεγχος συμβάλλει και στην αντιμετώπιση των πολλαπλών αποτυχημένων προσπαθειών εξωσωματικής γονιμοποίησης και των επαναλαμβανόμενων αποβολών.

Προεμφυτευτικός έλεγχος
Ενδείξεις: Γενετικές ασθένειες των γονέων
![]() Όταν και οι δύο γονείς είναι φορείς νοσήματος υπολειπόμενου χαρακτήρα
Όταν και οι δύο γονείς είναι φορείς νοσήματος υπολειπόμενου χαρακτήρα
![]() Όταν ένας γονέας φέρει νόσημα επικρατούντος ή φυλοσύνδετου χαρακτήρα
Όταν ένας γονέας φέρει νόσημα επικρατούντος ή φυλοσύνδετου χαρακτήρα
![]() Γυναίκες άνω των 40 ετών
Γυναίκες άνω των 40 ετών
![]() Ζευγάρια με ιστορικό πολλαπλών αποτυχημένων προσπαθειών εξωσωματικής γονιμοποίησης
Ζευγάρια με ιστορικό πολλαπλών αποτυχημένων προσπαθειών εξωσωματικής γονιμοποίησης
![]() Ζευγάρια με απογόνους ή κυήσεις εμβρύων με χρωμοσωμικές διαταραχές
Ζευγάρια με απογόνους ή κυήσεις εμβρύων με χρωμοσωμικές διαταραχές
![]() Ανίχνευση χρωμοσωμικών ανωμαλιών
Ανίχνευση χρωμοσωμικών ανωμαλιών
![]() Ζευγάρια με ιστορικό αποβολών
Ζευγάρια με ιστορικό αποβολών
![]() Απόκτηση HLA συμβατών απογόνων
Απόκτηση HLA συμβατών απογόνων
Ο προεμφυτευτικός γενετικός έλεγχος εφαρμόζεται για τον εντοπισμό
μονογονιδιακών ασθενειών στα έμβρυα, όπως:
![]() Μονογονιδιακές διαταραχές
Μονογονιδιακές διαταραχές
![]() Κυστική ίνωση
Κυστική ίνωση
![]() Μεσογειακή αναιμία
Μεσογειακή αναιμία
![]() Μυϊκή δυστροφία Duchenne
Μυϊκή δυστροφία Duchenne
![]() Φυλοσύνδετες ασθένειες
Φυλοσύνδετες ασθένειες
![]() Huntington’s chorea
Huntington’s chorea
![]() Αιμορροφιλία
Αιμορροφιλία
![]() Φυλοσύνδετη νοητική καθυστέρηση
Φυλοσύνδετη νοητική καθυστέρηση
Προφανώς, η προεμφυτευτική διάγνωση (PGT) εκτελείται αποκλειστικά και μόνο στα πλαίσια της εξωσωματικής. Τα έμβρυα του ζευγαριού υποβάλλονται σε βιοψία και τα κύτταρα που λαμβάνονται από κάθε έμβρυο υποβάλλονται σε γενετικό έλεγχο. Μόνο τα φυσιολογικά έμβρυα εμφυτεύονται στη μήτρα της γυναίκας.
Οι Υπηρεσίες μας
Από τις παραδοσιακές θεραπείες έως τις πιο καινοτόμες τεχνικές,
προχωρούμε μέρα με τη μέρα ... μαζί σας
Δεν έχει σημασία ο λόγος,
μπορουμε να σας βοηθησουμε.

